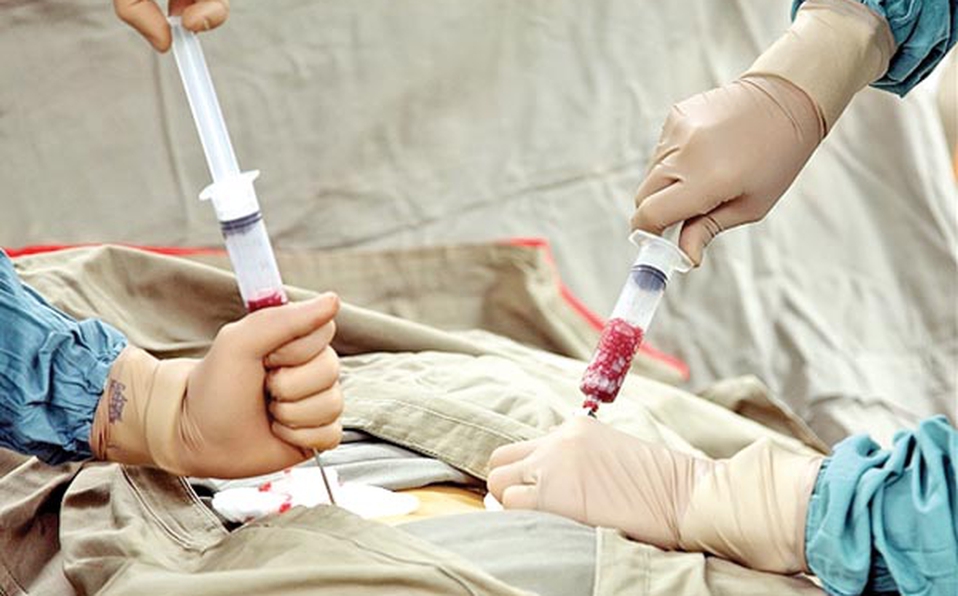
La Caja Costarricense de Seguro Social (CCSS) realizó setenta y nueve trasplantes de médula ósea en 2017 a pacientes con enfermedades malignas en la sangre y de médula, según datos del Programa Institucional de Donación y Trasplantes.
La inversión total de este tratamiento en la Caja durante el 2017, representó alrededor de 2.844 millones de colones. Tres centros médicos realizan este procedimiento: el hospital San Juan de Dios (HSJD), que realizó 44 trasplantes, seguido del hospital México (HM) con 27 y el hospital Nacional de Niños (HNN) con 9.
La doctora María Rodríguez Sevilla, hematóloga del HSJD informó que en este centro médico se realizan, anualmente, en promedio, cuarenta y cinco trasplantes.
El trasplante de médula ósea es el tratamiento que generalmente, se elige para las personas más jóvenes y que tienen un donante compatible, como un hermano. El límite de edad depende en gran medida de la condición del paciente y del tipo de trasplante requerido.
Las posibilidades de curación de los pacientes son variables, depende del tipo de enfermedad y trasplante, así como la situación particular de cada persona, explicó la galena.
El trasplante consiste en reconstruir la médula ósea con células madre sanas de un donante y podría ser la única opción de tratamiento exitoso por ejemplo, para las personas con anemia aplásica grave, dijo la especialista.
«Este tratamiento es una opción segura que cada vez se hace con más frecuencia”, añadió Rodríguez Sevilla.
La médica explicó que se realizan dos tipos de trasplante: el autólogo o autotrasplante en el cual se toman células del mismo paciente y el alogénico o alotrasplante, en el quelas células provienen de un donante compatible total o parcialmente y con o sin parentesco con el paciente. En 2017, del total de trasplantes realizados, 56 fueron autólogos y 23 alogénicos.
Cabe señalar que en la Caja Costarricense de Seguro Social (CCSS) solo se trabaja con donantes familiares ya que no existe un banco de donantes de médula ósea.

Los pacientes que se benefician de este procedimiento tienen diagnóstico de: mieloma múltiple; linfomas en una segunda remisión, leucemias que tienen mal pronóstico desde el inicio por el alto riesgo de que la enfermedad reaparezca; anemia aplásica si la condición del paciente es buena y tiene donante, entre otros.
En general las enfermedades hematológicas son más frecuentes en hombres. Algunas son más habituales en adultos mayores como la mielodisplasia, la leucemia mieloide aguda, el mieloma múltiple, algunos tipos de linfomas. En los niños es la leucemia linfocítica aguda y en el campo de la oncología, el cáncer testicular.
El pronóstico empeora conforme avanza la edad. El adulto joven requiere con más frecuencia trasplante que el niño.
Rodríguez Sevilla comentó que el hospital comenzó hace 26 años a brindar este tratamiento (en 1992) y actualmente recibe pacientes del área de adscripción, todos los del hospital Calderón Guardia (HCG) y de otros hospitales que lo soliciten.
“Al principio hacíamos uno o dos trasplantes al año, y a partir del 2016 con el establecimiento de una unidad de trasplantes de cuatro camas, incrementamos el número de procedimientos”, comentó la galena.
¿Cuán efectivo es el trasplante?
De acuerdo con la especialista, el trasplante de médula ósea generalmente no es el tratamiento de entrada para ninguna enfermedad excepto para la anemia aplásica y no todas las personas son aptas para realizarse un trasplante ni pueden encontrar un donante adecuado.
De igual manera, el trasplante de células madre presenta riesgos pues existe posibilidad de que el cuerpo o el injerto presenten una reacción de rechazo y podría ocasionar complicaciones, explicó la doctora Rodríguez Sevilla.
La especialista indicó que el éxito del tratamiento depende de diversos factores, por ejemplo, en los casos de anemia aplásica, los cuales son pocos por año, “la posibilidad de curación es mayor al 80 por ciento, lo cual es excelente, tanto que es el tratamiento de elección para los pacientes que tienen un donador compatible, que tienen la condición de edad y no presentan complicaciones adicionales”.
«En otro tipo de enfermedades en las que los pacientes recaen y que luego la única alternativa curativa es el trasplante, la posibilidad de curación es menor, entre un 40 y 60 por ciento”. Eso sí, sigue siendo un buen porcentaje si se compara con el 0 por ciento de probabilidad sin tratamiento», afirmó la hematóloga.
Agregó que hay un tercer grupo de personas con mieloma múltiple que se les realiza el tratamiento sin fines curativos.
“Se les brinda con intención de prolongar la vida sin enfermedad, con calidad y por el mayor tiempo posible, en general pueden ser años”, aseveró Rodríguez Sevilla.

Costos del tratamiento
La Caja invierte por paciente hasta 40 millones de colones, e incluye la valoración, el diagnóstico, la extracción al donante (médula ósea u obtención células de sangre periférica), estancia hospitalaria (6 semanas) y los medicamentos.
Los costos del tratamiento varían según el tipo de enfermedad y la técnica utilizada. En los casos de anemia aplásica el coste es de 40 millones de colones con procedimiento de extracción de médula ósea y 39 millones con método de obtención de células de sangre; en tanto en pacientes con otras enfermedades, el monto varía entre 36 millones de colones y 35.7 millones de colones, respectivamente. Un procedimiento sencillo y seguro.
El trasplante no es quirúrgico, las células madre sanas se inyectan por vía intravenosa en el torrente sanguíneo, que migran hacia las cavidades de la médula ósea donde comienzan a generar células sanguíneas nuevas.
Es un tratamiento que se aplica en combinación con radiación o quimioterapia, comentó la hematóloga. El procedimiento implica que el paciente requiera estancia hospitalaria y que después del trasplante, reciba medicamentos para prevenir el rechazo de las células madre donadas.
Hay casos en que se el donante puede necesitar ir a una sala quirúrgica para extraer las células madre de la médula ósea. En estos casos se aplica anestesia durante la extracción de la médula para que el donante no sufra dolor.
Cuando es un trasplante alogénico, se recoge las células requeridas y de una vez se trasplanta, lo que puede durar entre uno y dos días.
En la mayoría de los casos se hace con extracción de células de sangre periférica, en este caso el procedimiento es por aféresis, similar a lo que es una donación de plaquetas.
Si el donante es el mismo paciente, se recolecta de una a diez bolsas, dependiendo la cantidad de procedimientos que necesite. Rodríguez Sevilla destacó que existen asociaciones voluntarias como la Fundación GiaMala que ayudan a los pacientes.

“Esta organización cuenta con un albergue acondicionado para la recuperación de los pacientes, algunos permanecen dos o tres meses hasta que regresan a sus hogares”. También, recientemente se han creado otra fundación, Sonríe Conmigo; dedicada a la educación en trasplante de células madre y a facilitar la búsqueda y registro de donantes.
En la CCSS los donantes son familiares
Previamente al paciente se le hace evaluaciones para asegurarse que tenga sanos los pulmones, el corazón, los riñones y el hígado, que la condición dental esté bien, que no tenga problemas ni infecciones que puedan complicar el trasplante, explicó Rodríguez Sevilla.
Una vez que el paciente tiene la indicación, es importante seleccionar un pariente donante que tenga una condición física adecuada y sana. En este sentido resaltó el carácter altruista y voluntario de toda donación de médula ósea o de células madre hematopoyéticas.
La médica explicó que al donante se le realiza un chequeo médico completo para garantizar su adecuada condición de salud y para asegurarse que no tenga infecciones que puedan complicar la situación de salud del receptor, .
El trasplante en la CCSS es siempre con donantes familiares idénticos y no idénticos indicó la médica. “Las posibilidades de encontrar un donante en el núcleo familiar son altas”, dijo la especialista.
“Iniciamos con donante familiar idéntico 100 por ciento compatible, pero era difícil ubicar personas con esas características, por lo cual a partir del 2010, trabajamos con donantes 50 por ciento compatibles, lo que nos da buenos resultados ya que casi todos los pacientes tienen en sus familias un donante no idéntico”, explicó la especialista.
La gran mayoría de donantes no idénticos relacionados son hermanos, mamá y papá o hijos.
Añadió que los donantes HLA idénticos tienen que ser hermanos de padre y madre o primos muy cercanos.
La hematóloga habló también de factores que pueden influir las posibilidades de donantes familiares y que tienen que ver con cambios en la composición familiar, como por ejemplo hermanos de padre y madre diferentes y que cada vez más, las parejas deciden tener menor número de hijos.
También se refirió a la edad de los donantes, la primera opción siempre son los mayores de edad, aunque pueden ser menores de edad siempre que su padre o madre estén de acuerdo.
La médica ejemplificó situaciones en que un paciente de un año requerirá de un donante menor de edad, que sería un hermanito mayor.
De igual manera explicó que, aunque se prefiere donantes menores de 60 años, una persona con buena condición de salud puede donar, aunque supere esta edad. “Hemos tenido personas que son el único donante posible con 63 años” acotó.
La especialista reiteró que a los posibles donantes se les hace una evaluación de la condición de salud para protegerlos de riesgos, y para garantizarles la seguridad durante el proceso de extracción. También se realizan estudios sociales y sicológicos para que tenga las condiciones adecuadas para la recuperación, para lo que cual están incorporados profesionales de trabajo social.
“Nuestro compromiso con el donante es garantizar que seguirá siendo una persona saludable después de la donación y una ventaja que tiene es que recupera lo que perdió en días o semanas”, afirmó.
En el caso del donante autólogo, depende de que la médula del paciente no esté dañada para que puedan movilizarse las células a la sangre periférica para la donación.
La doctora Rodríguez explicó que las células madre se obtienen de tres fuentes: la médula ósea (huesos de la parte posterior de la cadera), de la sangre periférica y de la sangre de cordón umbilical (SCU).
Desde el 2017, la CCSS abrió el Banco de Cordón Umbilical (BCU) para recolectar unidades de SCU donadas, que se estarán utilizando una vez que se tenga almacenada suficiente variabilidad genética.
¿En qué momento se trasplantan los pacientes?
Los pacientes con anemia aplásica deben trasplantarse con la mayor prontitud posible porque las transfusiones previas al trasplante empeoran el pronóstico. El mieloma múltiple se trasplante tan pronto como se logra una reducción suficiente de la enfermedad. Los pacientes con linfoma o cáncer testicular se trasplantan en una segunda remisión parcial o total, es decir, después de controlar la enfermedad en una segunda ocasión.
Tipos de trasplante:
Autólogo o autotrasplante.
Se realiza a pacientes con enfermedades malignas como son los linfomas, leucemias y mieloma múltiple; en menor grado en leucemia aguda, cáncer testicular, entre otros. Se aplica en combinación con dosis de quimioterapia.
Alogénico o alotrasplante.
Se aplica dosis altas de quimioterapia y se reemplaza la médula ósea existente por un sistema inmunológico de un donante sano. Incluye enfermedades de la médula como: mielodisplasia, leucemia aguda, anemia aplásica. Además, problemas inmunológicos, osteopetrosis, fallas medulares en donde la médula deja de producir o produce inadecuadamente, entre otros.
Donación por aféresis es una palabra griega que significa «retirar» o «separar». La donación de aféresis es uno de los métodos de recogida y separación de la sangre más eficaces que existen. Durante el procedimiento, que dura entre 45 y 60 minutos, la sangre se separa por centrifugación en sus diferentes componentes según su densidad. El componente elegido es recogido progresivamente en una bolsa y las células restantes vuelven al donante por la misma vía de extracción. Por este medio se dona plaquetas, plasma, hematíes.
























¿Usted qué opina?